Nutrición en cirugía
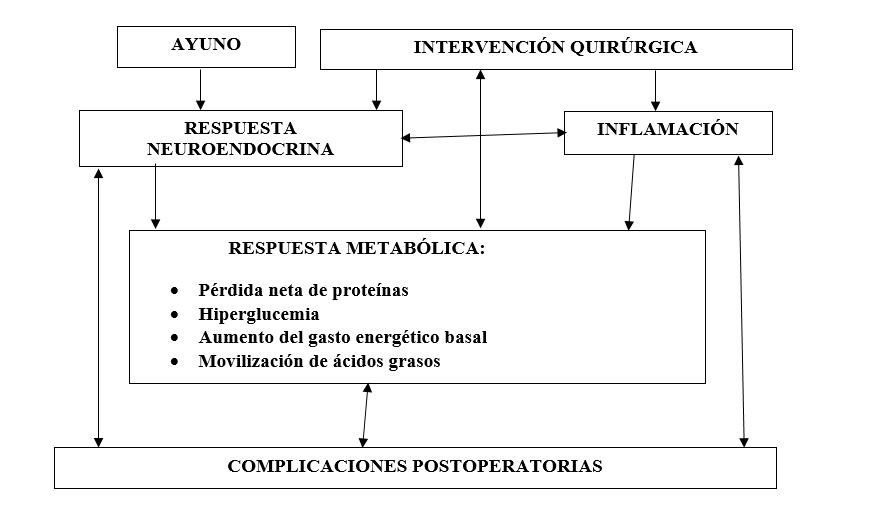
Las intervenciones quirúrgicas dan lugar a cambios en la función endocrino-metabólica con alteración de los mecanismos defensivos del paciente que si no son controlados en las primeras 24 a 48 horas pueden incrementar la morbilidad posoperatoria.
La respuesta de estrés a las lesiones se considera como una serie de reacciones compensatorias coordinadas que proporcionan cantidades adecuadas de combustible y aminoácidos para la síntesis de proteína visceral.
un incremento de la secreción de hormonas de la glándula hipófisis y activación del sistema nervioso simpático caracterizan la respuesta al estrés de la cirugía, resultando en un incremento del metabolismo, los efectos de estos cambios hormonales dan lugar a movilización de sustratos endógenos que suministran fuentes de energía, mecanismos para retener sal y agua y los medios para mantener la homeostasis cardiovascular y el volumen de fluidos y como resultante un incremento de la secreción de hormonas catabólicas.
El consecuente descenso de depósitos corporales de glucógeno y por otra parte el incremento de la resistencia a la insulina explica el estado catabólico aumentado con hiperglucemia, también el incremento de la lipólisis, el consumo proteico y la disminución del anabolismo, todo lo cual favorece la susceptibilidad a las infecciones. Esta hipercatabolia da lugar a una relativa inmunosupresión con descenso local y sistémico de linfocitos y macrófagos, lo que modifica la inmunidad celular, con disminución del número de linfocitos, reducción de la actividad fagocitaria y bactericida de monocitos y neutrófilos y alteración de la relación CD4-CD8.
Ayuno preoperatorio.
Como parte de las medidas preoperatorias el ayuno se sigue empleando en la práctica clínica diaria con la justificación de que contribuye al vaciamiento gástrico y por ende a la disminución del pH gástrico y del tránsito intestinal, la justificación de que se facilita el vaciamiento gástrico antes de la anestesia se sustenta en la documentación de que la anestesia general atenúa el reflejo protector de la laringe e incrementa el riesgo de aspiración pulmonar en todos los pacientes quirúrgicos y de aquí el temor a la broncoconstricción e inflamación química en las vías respiratorias bajas(neumonitis) que puede causar, un fenómeno conocido como neumonitis por aspiración o síndrome de Mendelson.
La respuesta metabólica al ayuno es de carácter adaptativo. Inicialmente, la ausencia de una ingesta adecuada de hidratos de carbono invierte el cociente insulina/glucagón, produciéndose una depleción rápida, en término de 24-48 horas, de los depósitos de glucógeno hepático y muscular (glucogenolisis) y cuando estos se agotan se activa la síntesis hepática de hidratos de carbono (neoglucogénesis) a partir de aminoácidos, principalmente la alanina, resultante de la proteólisis en el músculo esquelético, también del glicerol que proviene de la movilización de los triglicéridos periféricos y del lactato resultante de la glucolisis anaeróbica y de la glucogenolisis. Esto permite asegurar un aporte mínimo de glucosa a los órganos y sistemas que son dependientes de los hidratos de carbono, como es el caso del sistema nervioso. Las pérdidas de nitrógeno urinario aumentan como consecuencia del catabolismo de los aminoácidos que proceden de la proteólisis muscular.
Entre 3er -5to días, se produce la fase de cetoadaptación en la cual la movilización de los triglicéridos periféricos empieza a proporcionar ácidos grasos libres, que pueden utilizarse como sustrato energético a través de la síntesis de cuerpos cetónicos, lo que reduce las necesidades periféricas de glucosa, con una consecuente disminución de la proteólisis, del balance negativo de nitrógeno y de la neoglucogénesis. El gasto metabólico basal disminuye, contribuyendo también al carácter ahorrativo de la respuesta.
El ayuno preoperatorio puede dar lugar a efectos negativos para el paciente, dependiendo de la modalidad usada, consecuencias importantes son la hipoglicemia, producto del estrés posquirúrgico y la depresión del sistema inmunitario por numerosos mecanismos, lo cual se refleja en la disminución de los valores de los valores de linfocitos T y el aumento de los mediadores de la inflamación; lo que hace más susceptible al paciente a las infecciones nosocomiales e incrementa la morbilidad y mortalidad posoperatoria.
Estudios en los últimos años han mostrado que el ayuno conduce un estado metabólico desfavorable para los pacientes programados para una cirugía porque pueden surgir complicaciones capaces de alterar la cicatrización de las heridas incrementar las infecciones posoperatorias, o el aumento de la estancia hospitalaria, entre otras.
Un llamado a cirujanos y anestesiólogos
Hace más de dos décadas que, por sus efectos sobre el metabolismo, se viene objetando, la práctica tradicional de ayuno nocturno antes de una cirugía electiva. El ayuno nocturno agotan las reservas de glucógeno, lo cual tiene como consecuencia un catabolismo que favorece además la neoglucogénesis también induce resistencia a la insulina en el posoperatorio, lo que implica una disminución de la captación celular de glucosa a pesar de las elevadas concentraciones de glucosa y adecuadas de insulina en sangre. Ha sido demostrado por estudios clínicos recientes que la resistencia a la insulina en el posoperatorio puede atenuarse con la ingestión preoperatoria de bebidas enriquecidas con carbohidratos, y se plantea también que la ingestión de bebidas enriquecidas con carbohidratos antes del procedimiento quirúrgico pueden mejorar la función inmunitaria en el posoperatorio y prevenir la inmunodepresión inducida por la operación y también reducir el riesgo de infecciones.
El consumo de carbohidratos en la etapa preoperatoria se ha incorporado a los protocolos basados en evidencia de la vía rápida de la cirugía (fast track surgery) y a los protocolos de la recuperación mejorada después de la cirugía (enhanced recovery after surgery, ERAS), una iniciativa de la sociedad Europea de Nutrición Parenteral y Enteral. Las guías modernas de ayuno en el preoperatorio recomiendan la ingestión de líquidos claros como agua, café, té o algunos jugos dos o tres horas antes de la anestesia y cirugía, salvo en las cirugías de urgencia. Existen varios protocolos y resultados de los cuales comentaremos con más amplitud en una próxima entrega.
Un llamado a los cirujanos
EVALUACION DEL ESTADO NUTRICIONAL EN EL PACIENTE QUIRURGICO
Partiendo de lo anteriormente señalado hemos establecido como parte de nuestro protocolo de manejo preoperatorio la Evaluación nutricional de parte de un nutriólogo clínico, el propósito es identificar a aquellos pacientes en riesgo de desnutrición o que presentan ya cierto grado de esta”. Los criterios establecidos para detectarlos son los siguientes:

Para la evaluación nutricional se incluyen varios métodos objetivos y subjetivos:
- Métodos objetivos: antropometría, bioquímicos e inmunológico.
- Métodos subjetivos: historia médica nutricional y valoración global subjetiva.
Los objetivos de una valoración nutricional formal son identificar a los sujetos desnutridos o que se encuentran en riesgo de desnutrirse, se debe obtener la información necesaria para implementar en caso necesario un tratamiento nutricional.
Métodos objetivos
Antropometría: son mediciones de la composición corporal e incluyen varias medidas, como la estatura y el peso, así como índices que reflejan composición corporal.
Peso y estatura: determinan la relación entre el consumo calórico y el gasto energético. La evaluación nutricional debe incluir el peso actual (PA), es decir, el peso que tiene el paciente al momento de realizar la valoración; peso habitual (PH), importante para correlacionar con cambios recientes de peso y para los pacientes en quienes la obtención del peso actual es difícil o está contraindicada; y el peso ideal (PI), o medida ponderal obtenida a partir de tablas preestablecidas en estudios de población. Al relacionar el peso con la estatura es posible calcular el índice de masa corporal (IMC), tras dividir el peso en kilogramos entre estatura (m2). Es el índice que mejor se correlaciona con la proporción de grasa corporal en el adulto.
Parámetros bioquímicos principales:
Concentración plasmática de proteínas: la disminución de sus cifras refleja una reducción de la síntesis o aumento de la degradación; la más frecuente es la albumina, que tiene una vida media larga, alrededor de 20 días. Es importante señalar que las concentraciones de albumina pueden disminuir por razones diferentes a las deficiencias nutricionales, como enfermedad hepática, edema posoperatorio, sobrehidratación, infección, síndrome nefrótico y malabsorción. Se emplea como un indicador pronóstico de la morbilidad y la mortalidad debido a que se correlaciona con la gravedad de la enfermedad; un nivel inferior a 3.0g/dl indica desnutrición grave; <3.5g/dl se relaciona con incremento de la morbilidad; <2.1g/dl representa un valor preoperatorio asociado a morbilidad y mortalidad.
Proteínas de recambio rápido como prealbúmina, proteína ligadora de retinol y transferrina son indicadores nutricionales más sensibles debido a que el depósito de estas es más pequeño y fluctuaciones en su recambio afectan con rapidez sus concentraciones plasmáticas.
Indicaciones inmunológicas: las pruebas inmunológicas son útiles para identificar a pacientes en alto riesgo de sepsis y mortalidad relacionada con infecciones. La más utilizada es el Conteo total de linfocitos ( CTL) con la formula CTL=(%linfocitos x leucocitos)/100.
Métodos subjetivos
Valoración global subjetiva (VGS): Detsky y cols., la propusieron en 1987; es el único método clínico que se ha validado como reproducible y evalúa el estado nutricional tras tomar en consideración los hallazgos de la historia clínica y la exploración física, consideramos que todos los cirujanos deben dominarlo, se desarrolló de modo original para clasificar a los pacientes quirúrgicos y en la actualidad se ha demostrado que sigue vigente como un instrumento útil, confiable y valido para evaluar el estado nutricional de diversas poblaciones clínicas. La VGS incluye la pérdida de peso, los cambios en la ingestión alimentaria o la observación de una perdida de tejido graso o masa muscular. Comprende dos aspectos:
La historia clínica que evalúa la pérdida de peso en los últimos seis meses, cambios en la ingestión alimentaria, síntomas gastrointestinales, capacidad funcional y el otro es
La enfermedad y su relación con las necesidades nutricionales. En la exploración física se evalúan los efectos de la desnutrición sobre la perdida de tejido adiposo y masa muscular. A través del interrogatorio y simple observación se puede obtener un diagnostico subjetivo del estado nutricional en el que se categoriza al paciente en los siguientes rangos: (A) bien nutrido; (B) moderadamente desnutrido; y (C) gravemente desnutrido, pero el juicio clínico puede induce a incluir un cuarto rango que es ( R ) riesgo nutricional que puede ser aplicado de acuerdo con situaciones clínicas en la que coinciden los siguientes aspectos: a) la presencia de una alteración en la composición corporal cuantitativa, perdida tisular propiamente dicha, cualitativa o una combinación de ambas; b) aporte insuficiente (agudo o crónico) de nutrimentos, fundamentalmente en relación con las necesidades energéticas y proteicas; c) deterioro funcional de órgano o sistema, que finalmente empeora el pronóstico clínico del paciente.
Existen métodos para tamizaje y seguimiento nutricional en pacientes hospitalizados que ya deben ser efectuados bajo supervisión y seguimiento de Nutriólogos clínicos, pero estudios recientes reportan la validez de la VGS y señalan como potencialmente superior a los métodos de tamizaje en el diagnóstico temprano del estado nutricional en pacientes clínicos y quirúrgicos hospitalizados.
Finalmente es útil recalcarle al cirujano que el soporte nutricional debe ser empleado en un entorno de trabajo apropiado, por personal conocedor no sólo de los aspectos técnicos, sino también de las bases metabólicas y sus posibles complicaciones.
Referencias:
- Cuthberson D. Post traumatic metabolism:m Multidiscpinary challenge. Surg Clin North Am 1978,58;1045-1058
- Cohen S. Apport azotes au cover de l’aggression: aspects quantitatifs et qualitatifs. Nutr Clin Metabol, 1993,7; 235-244
- Ljungqvist O. Preoperative fasting. Br J Surg 2003; 90; 400-406
- Palesty JA, Dudrick SJ. The goldgilocks paradigm of starvation and refeeding. Nutr Clin Pract, 2006;21:147-154
- Finn PF, Dice Jf. Proteolytic and lipolytic responses to starvation. Nutrition, 2006;22: 830-844.
- Menconi M, Fareed M, O’Neal P et al. Role of glucocorticoids in the molecular regulation of muscle wasting.Crit Care Med, 2007;35:5602-5608.
- Gerdien C, Melis RD. Carbohydrate-rich beverage prior to surgery prevents surgery-induced immunodepresion:A randomized, controlled, clinical trial. JPEN 2006;30;1: 21-26.
- Detsky AS, McLaughlin JR, Baker JP et al. What is subjective global assessment of nutritional status? JPEN J Parenteral Enteral Nutr, 1987; 11: 8-13.
- Waitzberg DL, Correia ML. Nutritional assessment in the hospitalized patient. Curr opin Clin Nutr Metab Care, 2003;6:531-538.
- Patel V et al. States Nutrition Screening and Assessment in Hospitalized Patients: A Survey of Current Practice in the United. Nutr Clin Pract. 2014;29:483-490 .
- Da Silva F J, De Melo P D, De Melo P D. Subjective global assess,ment of nutritional status. A systematic review of the literature. Clin Nutr, 2015;34: 785-792
- Ljungqvist O.Preoperative Fasting and Carbohydrate Treatment en :
The SAGES / ERAS® Society Manual of Enhanced Recovery Programs for Gastrointestinal Surgery. Liane S. Feldman, Conor P. Delaney, Olle Ljungqvist, Francesco Carli, MD. Editors
.Springer International Publishing Switzerland . 2015: 41-50